Gestar Fleury Resposta Rápida na prática
Valendo-se de exames integrados e equipes médica e de enfermagem próprias, serviço esclarece queixas gestacionais importantes com a agilidade que cada situação requer
Caso 1
PROTOCOLO DE AMEAÇA DE ABORTAMENTO
Paciente primigesta por fertilização in vitro, com gestação gemelar de 9 semanas e 1 dia (ultrassonografia de uma semana antes). Fez contato por mensagem de celular com a obstetra, com queixa de sangramento vaginal de pequena quantidade iniciado havia algumas horas e muita ansiedade pela situação. A obstetra orientou o contato com o Gestar Fleury Resposta Rápida. A gestante foi ao Fleury de imediato e, uma vez na unidade, recebeu o atendimento pelo protocolo de ameaça de abortamento. A enfermeira fez a abordagem inicial e discutiu o caso com o médico do Gestar. Programou-se uma ultrassonografia obstétrica transvaginal com Doppler, seguida de dosagem sérica de beta-hCG. A ultrassonografia detectou gestação tópica, gemelar, dicoriônica e diamniótica, com elementos gestacionais normais e presença de área de provável hematoma retrocoriônico em parede inferior do saco gestacional 1, junto do colo uterino. Diante do achado, o médico do Gestar achou desnecessária a dosagem de beta-hCG sérica e informou o resultado ecográfico à obstetra, que pediu a prescrição de progesterona e que a gestante retornasse ao lar e mantivesse repouso.
Discussão
ULTRASSONOGRAFIA OBSTÉTRICA TRANSVAGINAL
Quando feita entre sete e nove semanas de gestação, a ultrassonografia obstétrica transvaginal possibilita avaliar se a gravidez é intrauterina e determinar a idade gestacional e o número de embriões e sua vitalidade, bem como caracterizar a corionicidade e a amnionicidade em caso de gemelidade. Torna-se um exame importante na avaliação da ameaça de abortamento, inclusive por possibilitar a identificação de eventuais hematomas e descolamentos ovulares.
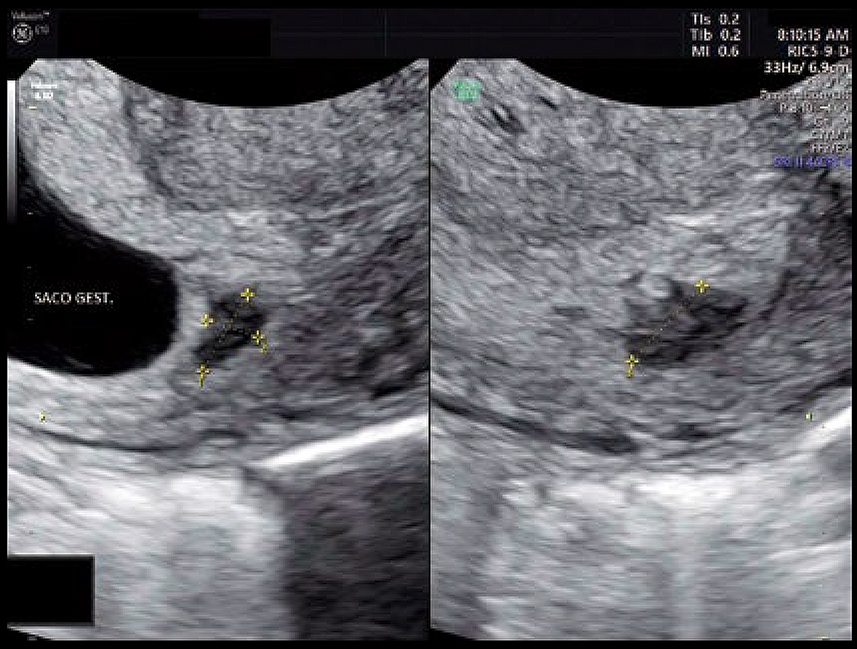
Assim, o exame tem utilidade para a definição da condição e para auxiliar a conduta obstétrica. Na ameaça de abortamento, o exame mostra, em geral, feto vivo e pode visualizar área de descolamento ovular menor que 40% do diâmetro do saco gestacional. Na presença de feto vivo, considera-se que a gestação tem bom prognóstico e o risco de perda subsequente é de cerca de 10% a 20%. No caso apresentado, a ultrassonografia obstétrica transvaginal com Doppler confirmou a viabilidade da gestação gemelar e detectou área de provável hematoma retrocoriônico, junto do colo uterino (figura 1).
Na detecção de gravidez não-evolutiva pela ultrassonografia, as seguintes situações clínicas podem estar envolvidas: abortamento incompleto, abortamento completo, abortamento retido, gestação anembrionada, gestação ectópica e mola hidatiforme. A forma mais frequente de abortamento é a incompleta e, quando há colo impérvio, o estudo ultrassonográfico contribui com o diagnóstico e pode ajudar o obstetra a avaliar a necessidade de esvaziamento dos restos ovulares.
Figura 1: USG obstétrica transvaginal mostra área de provável hematoma retrocoriônico junto ao colo uterino
DOSAGEM SÉRICA DE BETA-HCG
A medida do nível sérico da gonadotrofina coriônica humana (da subunidade beta da hCG) também faz parte da avaliação da ameaça de abortamento. Um nível de 1.500 a 2.000 UI/mL associa-se com a presença de saco gestacional à ultrassonografia. A beta-hCG já pode ser detectada nos primeiros 9 a 11 dias após a ovulação e atinge 200 UI/mL na época em que ocorreria o ciclo menstrual. Quando há gestação viável, espera-se que os níveis aumentem com a evolução da gravidez. Em 85% das gestações intrauterinas, o nível de beta-hCG dobra a cada 48 horas nas cinco primeiras semanas. De forma geral, esse aumento não é observado no abortamento ou na gestação ectópica. No caso apresentado, como a ultrassonografia confirmou a viabilidade da gravidez, foi possível dispensar a medida da beta-hCG.
Sobre a ameaça de abortamento
Define-se a ameaça de abortamento como a presença de sangramento vaginal, de pequena a moderada quantidade, antes de 20 semanas de gravidez, com ou sem associação à dor do tipo cólica por contração uterina. Nessa condição, que ocorre em 16% a 25% das gestações, o orifício interno do colo está fechado e o volume uterino é compatível com a idade gestacional. Após um episódio de sangramento vaginal, observa-se inviabilidade da gestação em cerca de 40% a 50% dos casos. O abortamento é uma complicação frequente, que afeta cerca de um terço das gestações, em 80% dos casos no primeiro trimestre. Pode ser definido como precoce, quando ocorre antes de 13 semanas, e tardio, se acontece de 13 semanas de gestação em diante. As causas variam, mas a principal, nos três primeiros meses, é a anormalidade cromossômica fetal. Outros fatores de risco incluem idade materna avançada, obesidade, endocrinopatias, síndrome antifosfolípide, infecções (Torch: toxoplasmose, outras, rubéola, citomegalovírus, herpes), anomalias uterinas, medicamentos, consumo de álcool, tabagismo, uso de drogas ilícitas, exposições ambientais, estresse crônico e trauma. A presença de sangramento de primeiro trimestre na gravidez parece aumentar o risco de sangramento nas gestações subsequentes.
Discussão
ULTRASSONOGRAFIA OBSTÉTRICA COM DOPPLER
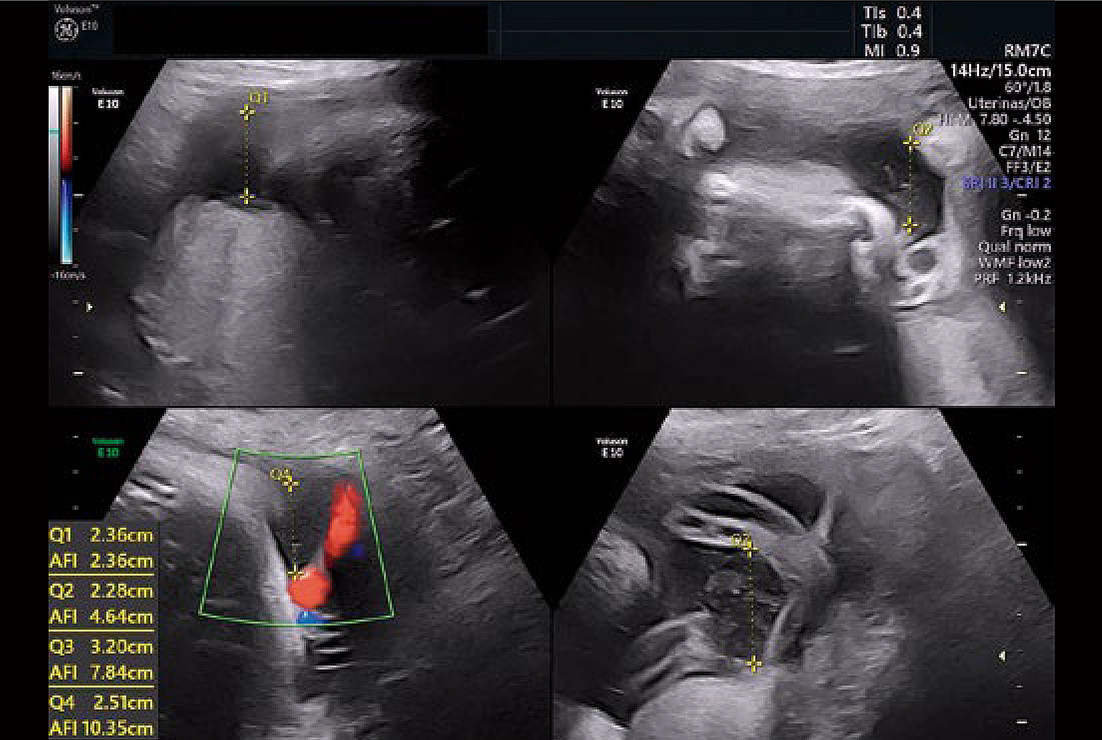
No terceiro trimestre, a ultrassonografia obstétrica tem, como principal objetivo, o estudo do crescimento fetal e do volume do líquido amniótico. A associação do Doppler permite avaliar as artérias umbilicais e uterinas, assim como a artéria cerebral média. O exame possui valor preditivo na avaliação do bem - estar fetal após 24 semanas. Em caso de alterações, como centralização da circulação fetal ou ausência de fluxo diastólico na artéria umbilical, os achados dopplervelocimétricos devem ser interpretados caso a caso e associados a outros métodos, como a cardiotocografia computadorizada. A medida do líquido amniótico pela ultrassonografia é fundamental na avaliação inicial do quadro e na documentação do oligoâmnio, idealmente comparado com a avaliação prévia do volume de líquido amniótico, já que um índice de líquido amniótico (ILA) normal não descarta a rotura prematura de membranas ovulares (RPM), bem como a presença de oligoâmnio não confirma o diagnóstico. Um ILA menor que 3 cm triplica o risco de corioamnionite. Em uma situação de suspeita de RPM, a ultrassonografia também avalia a idade gestacional, o peso fetal estimado e a apresentação fetal, o que ajuda a identificar outras causas de redução do líquido amniótico. No caso apresentado, a ultrassonografia obstétrica com Doppler mostrou-se normal, bem como o volume de líquido amniótico (figura 2).
Figura 2: USG obstétrica com Doppler, incluindo volume de líquido amniótico, normal
Sobre a rotura prematura de membranas ovulares
A condição pode ser definida como a presença de rotura espontânea das membranas, pelo menos uma hora antes do início do trabalho de parto, independentemente da idade gestacional. É possível observá-la na maioria dos casos em gestações a termo, com mais de 37 semanas (RPMT), mas também afeta gestações pré-termo, com menos de 37 semanas de gravidez (RPMPT), embora a frequência não passe de 2% a 3% dos casos. De modo geral, 10% das gravidezes são acometidas pela RPM, algo que representa uma complicação obstétrica associada a riscos maternofetais. As causas decorrem de aumento da pressão intrauterina, fraqueza do colo e das membranas e processos infecciosos e/ou infl amatórios. Considera-se que o antecedente de RPMPT é um fator predisponente para um novo episódio, aumentando o risco em 7%. Colo curto, sangramento de segundo e terceiro trimestres, baixo nível socioeconômico, tabagismo, baixo índice materno de massa corporal, deficiências nutricionais, uso de drogas ilícitas e gestação múltipla são igualmente citados como outros fatores de risco. A causa infecciosa costuma ocasionar alterações estruturais nas membranas ovulares pela indução de processos inflamatórios, elevando o risco de RPM em qualquer idade gestacional. Nesse caso, a infecção bacteriana por clamídia e a colonização do trato genital por estreptococo do grupo B associam-se mais frequentemente com maior risco de RPMPT. Este último, em particular, ainda eleva o risco de sepse neonatal. A RPM responde por 20% a 40% dos casos de prematuridade, muitas vezes em associação com corioamnionite e com consequente risco de infecção neonatal. A infecção no pós-parto é observada em até um quinto das gestações com RPMPT. Fetos e recém-nascidos são os mais afetados pela morbimortalidade quando ocorre RPMPT – prematuridade, sepse e hipoplasia pulmonar estão entre as principais causas de morte neonatal nessa situação. Por isso, o pronto diagnóstico da RPM tornase essencial para definir a conduta e melhorar o prognóstico maternofetal. Muitas vezes, a constatação clínica de RPM é incerta e há necessidade de outros exames para a confirmação do quadro.
CARDIOTOCOGRAFIA
Indicado a partir de 26 semanas de gestação, esse método permite verificar o bem-estar do feto por meio do monitoramento de sua frequência cardíaca. O sistema computadorizado estuda a presença de acelerações e a variabilidade da frequência cardíaca fetal, incluindo os episódios de variação curta (short term variation), que a cardiotocografia tradicional não aborda, e tem importância na avaliação da oxigenação fetal. Na suspeita de RPM, o exame tem utilidade para determinar a vitalidade fetal e, em conjunto com os outros métodos, auxiliar a definição da conduta. Se houver suspeita de infecção intraútero, como o método acompanha os batimentos cardíacos fetais, consegue detectar taquicardia fetal, diminuição da variabilidade da frequência cardíaca fetal e outros achados. A cardiotocografia computadorizada realizada na gestante do caso em questão mostrou-se normal, com feto ativo
TESTE DE ROTURA PREMATURA DE MEMBRANAS
O exame avalia a presença de líquido amniótico no fundo de saco vaginal por meio de um ensaio de imunocromatografia para detecção da proteína alfa-1-microglobulina placentária (PAMG-1) humana, uma microglobulina com altas concentrações no líquido amniótico, mas com nível reduzido no sangue e extremamente reduzido no conteúdo cervicovaginal, da ordem de 50 a 220 picogramas/mL, ou seja, 0,05-0,22 ng/mL, quando as membranas estão intactas. Para minimizar a frequência de resultados falsos, foram selecionados vários anticorpos monoclonais. O cut-off do teste é de 5 ng/mL, ou seja, pelo menos 20 vezes superior à concentração basal. Quando positivo, aponta a presença de líquido amniótico e, dessa forma, condiz com o diagnóstico de bolsa rota. Quando negativo, significa que há baixa possibilidade de rotura. O teste tem sensibilidade de aproximadamente 99%, com falso-positivos e negativos próximos a zero. Denominado AmniSure®, consiste num teste rápido, com resultado disponível em cinco minutos, e está indicado em gestações únicas ou múltiplas, entre 12 e 42 semanas, com suspeita de perda de líquido amniótico, e em grávidas com líquido amniótico diminuído na ultrassonografia, sem origem bem esclarecida. Pode ser combinado a outros exames, como a ultrassonografia obstétrica, para avaliação da redução do volume do líquido amniótico.
Conclusão
No caso 1, de ameaça de abortamento, a ultrassonografia possibilitou definir a viabilidade da gestação e auxiliou a definição da conduta. No caso 2, a combinação do exame de ultrassonografia com o AmniSure® permitiu descartar a presença de RPM. Além disso, os
achados ultrassonográficos e a cardiotocografia mostraram vitalidade fetal preservada. Os dois casos ilustram o atendimento do Gestar Fleury Resposta Rápida, recém-implantado no Fleury para apoiar o médico solicitante e a gestante em situações que necessitem de um atendimento ágil e descomplicado, evitando idas a serviços de emergência. Para todas as situações clínicas elegíveis, há protocolos de atendimento desde a chegada da paciente à unidade, passando pela atuação da equipe médica do Fleury, até o contato com o médico prescritor. O serviço também conta com uma equipe de enfermagem destinada a auxiliar os médicos durante todo o período em que a gestante permanece no local.
Protocolos de atendimento realizados no Gestar Fleury Resposta Rápida, sem necessidade de internação:
- Protocolo assistencial de ameaça de abortamento
- Protocolo assistencial de ameaça de parto prematuro
- Protocolo assistencial de gestação prolongada
- Protocolo assistencial de gravidez ectópica
- Protocolo assistencial de hipertensão gestacional
- Protocolo assistencial de redução de movimentação fetal
- Protocolo assistencial de rotura de membranas ovulares
Clique aquipara saber mais sobre o serviço e conhecer detalhes dos protocolos de atendimento do Gestar Fleury Resposta Rápida.
Consultoria Médica:
Dra. Luciana Carla Longo e Pereira
Consultora médica em Medicina Fetal
[email protected]
Dr. Mário H. Burlacchini de Carvalho
Consultor médico em Medicina Fetal
[email protected]
Outros artigos
Fleury no EBT 2024
Participação será marcada por discussão de casos na interpretação de resultados.
Por que precisamos de vacinas anuais contra a gripe e a Covid-19?
A revacinação é a solução para conter o crescente número de casos dessas infecções.
Investigação por imagem da dor abdominal recorrente em adolescente
Ultrassonografia auxilia o diagnóstico, métodos confirmam a suspeita e definem a extensão do quadro
Fleury apresenta seu novo Centro Integrado de Neurologia
Toda a inovação tecnológica em diagnóstico neurológico num só ambiente